2 ceļa locītavas gonartrozes pakāpe var ne tikai samazināt pacienta kustību aktivitāti, bet arī pasliktināt viņa dzīves kvalitāti kopumā. Iemesls tam var būt ne tikai sāpes un nespēja vingrot, kas vēl nesen šķita nenozīmīga.
Salīdzinot izmaiņas, kas notikušas starp slimības sākumposmu un tās otro posmu, cilvēks sāk saprast: bez pienācīgas ārstēšanas situācija tikai pasliktināsies.
Slimības cēloņi
Visbiežāk slimības pārejas uz 2. pakāpi cēlonis ir bezatbildīga attieksme pret ārstēšanu un ārsta ieteikumu neievērošana attiecībā uz fiziskām aktivitātēm un dzīvesveida izmaiņām.
Locītavā, kuru jau skārusi slimība, asinsrite un vielmaiņas procesi palēninās tiktāl, ka audi nespēj saņemt barības vielas un skābekli bez ārējas palīdzības. Ārstēšanas atteikuma vai atlikšanas "uz vēlāku laiku" gadījumā locītavā notiek destruktīvu procesu paātrināšanās un, kā rezultātā, viņu vieglas stadijas slimības pārveidojas par smagāku.
Simptomi
Ceļa gonartrozes 2. stadijai raksturīgas šādas izpausmes:
- pastiprinātas sāpes: sāpju uzbrukumi iegūst noteiktu regularitāti (pēc nakts miega, ilgstoša atpūtas perioda, fiziskas slodzes);
- locītavu stīvums, parasti no rīta, kas pazūd pēc nelielas pastaigas;
- palielinās ceļa locītavas izmērs, tās reljefs tiek izlīdzināts - visi fizioloģiskie izliekumi un depresijas uz locītavas vairs nav definēti. Stāvošā stāvoklī tas var parādīties kā āda, kas "karājas" virs patellas. Tupus stāvoklī kļūst acīmredzams, ka viens ceļgals (ko skārusi gonartroze) ir daudz lielāks par otru, veselīgs un tam ir sfēriska forma;
- pārvietojoties ceļgalā, var dzirdēt raksturīgu gurkstēšanu;
- locītavas locīšanas un pagarināšanas kustības ir krasi ierobežotas.
Cilvēki ar 2. pakāpes gonartrozi reti var iztikt, nelietojot pretsāpju līdzekļus, jo ceļa sāpes sāk apgrūtināt pat atpūtas periodos. Tas ir saistīts ar smailēm līdzīgiem izaugumiem uz locītavas kaulu audiem, kas kairina un traumē visas ceļa struktūras.
Kā ārsts nosaka šo diagnozi
Vairumā gadījumu pacientam, kurš sūdzas par veselības stāvokļa pasliktināšanos, jau ir diagnosticēta gonartroze, un ārstējošais ārsts var noteikt rentgena pārbaudi, lai novērtētu izmaiņas locītavā.
Ja ārstam ir pamats aizdomām, ka citas slimības ir saistītas ar gonartrozi, var ieteikt CT, MRI un laboratorijas asins analīzes. Tas ir nepieciešams, lai izslēgtu infekcijas, kas caur asinsriti var iekļūt locītavā, kā arī sarežģītu gonartrozes gaitu ar mīksto audu bojājumiem.
Slimības komplikācijas
Ārstēšanas neesamības vai nepietiekami atbildīgas attieksmes pret to gadījumā 2. pakāpes gonartroze var ātri pārvarēt pēdējo "posmu" un pāriet uz pēdējo posmu, kurā sāpes kļūst par pastāvīgu pavadoni, un locītavās notiek neatgriezeniskas izmaiņas un deformācijas.
Turklāt novājināti locītavu audi kļūst neaizsargāti pret infekcijām, un jebkura vīrusu vai baktēriju sistēmiska slimība var izraisīt nopietnas komplikācijas gonartrozes laikā. Visizplatītākā, bet ne mazāk bīstamā ir locītavas dobuma inficēšanās ar strutojoša satura veidošanos, kas var izplatīties uz mīkstajiem audiem - muskuļiem, ādu.
Ārstēšana
2. pakāpes gonartrozes ārstēšanā galvenā uzmanība tiek pievērsta sāpju mazināšanai, deģeneratīvā procesa palēnināšanai vai pilnīgai apturēšanai locītavā, komplikāciju novēršanai un ceļa kustīguma uzlabošanai.
Medikamenti
Zāles, ko lieto 2. pakāpes gonartrozes ārstēšanā, iedala šādās grupās:
- Pretiekaisuma līdzekļi.Tajos ietilpst jaunākās paaudzes nesteroīdie pretiekaisuma līdzekļi (NPL), kas novērš iekaisuma procesu locītavā un rezultātā mazina sāpes.
- Hondroprotektori.Šī zāļu grupa palīdz aizsargāt skrimšļa audus no turpmākas iznīcināšanas un pastiprina tajos notiekošos reģenerācijas procesus.
- Hialuronskābes preparāti, kas ir locītavas iekšējās virsmas dabiskās eļļošanas analogi. Samazinot ceļa locītavas berzi, šīs zāles novērš skrimšļa turpmāku nodilumu. Dažos gadījumos ir norādītas intraartikulāras hialuronskābes injekcijas (piemēram, ar ļoti sliktu asinsriti locītavā, kas neļauj citām zāļu formām nokļūt skartajos audos).
- Palīglīdzekļi.Tie ietver vitamīnu preparātus, imūnstimulējošus līdzekļus, augu bioaktīvos ekstraktus (alvejas, ehinacejas utt. ), kas ir paredzēti, lai uzlabotu asinsriti locītavu audos un tādējādi paātrinātu vielmaiņas procesus tajos.
Fizioterapija, masāža, vingrošanas terapija
Tādas ārstēšanas metodes kā fizioterapija, masāža un vingrošanas terapija var tikt uzskatītas par palīgierīcēm ceļa gonartrozes 2. pakāpes ārstēšanā un reti tiek izmantotas kā neatkarīgas ārstēšanas metodes.
Fizioterapija (UHF, fonoforēze, ultraskaņas terapija, magnetoterapija) tiek izmantota, lai uzlabotu asinsriti locītavā un stimulētu atveseļošanās procesus tajā.
Viena no efektīvākajām fizioterapeitiskajām procedūrām artrozes ārstēšanai ir MLS lāzerterapija ar spēju pielāgot lāzera starojuma jaudu. Terapijā tiek izmantoti nemainīgi un pulsējoši viļņu garumi, kuru dēļ tiek panākta dziļa iekļūšana audos un izteikta klīniskā iedarbība. MLS lāzers ārstē visas locītavu slimības, osteohondrozi, trūces un citas muskuļu un skeleta sistēmas slimības.
Masāžu ieteicams veikt 10-15 sesiju kursos, vienu reizi dienā vai katru otro dienu. Masāža, uzlabojot asins piegādi locītavā, normalizē vielmaiņas procesus tajā un nodrošina efektīvāku zāļu iedarbību uz slimības skartajiem audiem.
2. pakāpes ceļa locītavas artrozes diagnostikā bieži tiek nozīmētas masāžas, lietojot zāles (hondroprotektorus, pretiekaisuma vai kairinošas ziedes, dzesēšanas un anestēzijas ārējos līdzekļus). Konkrētas zāles izvēle paliek ārstam - iecelšana ir atkarīga no slimības klīniskā attēla, simptomu smaguma un citiem. faktori.
Fizioterapijas vingrinājumu komplekss tiek piešķirts ārstējošajiem ārstiem pēc zāļu ārstēšanas efektivitātes novērtēšanas, un to izvēlas, ņemot vērā slimības gaitas individuālās īpašības un pacienta vispārējo veselību.
Dzīvesveida korekcija
Dzīvesveida korekcija ir viens no vissvarīgākajiem nosacījumiem efektīvai ārstēšanai. Ar 2. pakāpes gonartrozi jums jāievēro šādi noteikumi:
- Slimo locītavu slodzes samazināšana.Šim nolūkam tiek izmantoti ortopēdiskie spieķi, kas ļauj sadalīt slodzi kustības laikā tā, lai ceļa locītava būtu minimāli iesaistīta. Ir svarīgi izvēlēties augumam piemērotu spieķi - stāvot, tam jābūt no plaukstas līdz grīdai.
- Diēta.Šīs slimības gadījumā ieteicams samazināt dzīvnieku olbaltumvielu (olas, gaļa, zivis, pilnpiens), ogļhidrātu (cepamie izstrādājumi, saldumi) un visu sintētisko aromātu, saldinātāju, konservantu saturošu pārtikas produktu patēriņu.
- Svara zudums.Aptaukošanās ir viens no riska faktoriem, kas palielina vielmaiņas traucējumu iespējamību visos audos, ieskaitot locītavu audus. Turklāt liekais svars ir nevajadzīga slodze locītavām.
Ķirurģiskā ārstēšana
Ķirurģisko ārstēšanu var iedalīt divos veidos: artroskopijā un endoprotezēšanā.
Katrai operācijai ir savs indikāciju saraksts, kurā iejaukšanās būs visefektīvākā.
Artroskopija
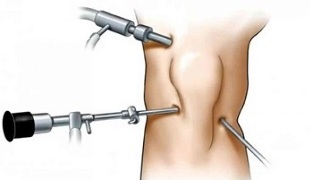
Artroskopija ir maz traumatiska ķirurģiska metode, kurā operācija tiek veikta, izmantojot miniatūras apgaismojuma, ķirurģiskas un video ierīces, kas ievietotas locītavas dobumā ar nelielu punkciju palīdzību.
Lasījums:
- kaulu jaunveidojumu (osteofītu) klātbūtne, kas kavē locītavu kustīgumu;
- locītavu audu deformācijas, kuras var izlabot bez liela mēroga ķirurģiskas iejaukšanās;
- nepieciešamība pēc hondroplastikas, kas var ievērojami palēnināt slimības gaitu un atjaunot locītavas kustību spējas.
Kontrindikācijas artroskopijai ir akūtas infekcijas slimības, asins recēšanas traucējumi un neliels kustību diapazons locītavā - nespēja pilnībā izstiept vai saliekt locītavu neļauj ķirurgam veikt nepieciešamās manipulācijas.
Endoprotezēšana
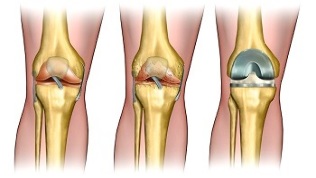
Endoprotezēšana - ceļa locītavas nomaiņa ar mākslīgu, kas izgatavota no izturīga un hipoalerģiska materiāla, pēc struktūras identiska dabiskajiem kaulu audiem.
Laika gaitā protēze pārņem visas "vietējās" locītavas funkcijas un ļauj atgriezties normālā dzīvē.
Lasījums:
- pēc ilga konservatīvas ārstēšanas kursa nav ietekmes;
- ātra slimības progresēšana;
- izmaiņas locītavā ievērojami izjauc pacienta motorisko aktivitāti, izraisa stipras un biežas sāpes un / vai rada invaliditātes risku.
Starp absolūtām kontrindikācijām ir tikai jebkuras sistēmiskas slimības, kas padara neiespējamas jebkādas ķirurģiskas manipulācijas.
Ārstējošais ārsts izsver ķirurģiskās ārstēšanas riskus un ieguvumus un, pamatojoties uz izdarītajiem secinājumiem, pieņem lēmumu par operācijas nepieciešamību vai konservatīva ārstēšanas kursa turpināšanu.
















































